药物开发蓝图(药物开发解读系列 2/6)
**作者注:**本系列文章由 James Smith 和 Kirsten Angeles 合作撰写。
概述
在上一篇文章中,我们探讨了药物开发中涉及的不同利益相关方及其在将药物从概念推向市场过程中所扮演的角色。要体会这些利益相关方旅程的细致入微,让我们来看看他们参与的实际过程——从创意到药物。
众所周知,药物开发跨越多个阶段,在获得市场批准之前需要严格的方案和文档记录。虽然公司不公开其研发预算,但估算表明,将一种新药推向市场的成本从不到 10 亿美元到超过 20 亿美元不等。这包括失败的成本;大约三分之一的预算花在了最终未能上市的候选药物上。开发新药可不是预算拮据者能做的事。
接下来,我们不仅要分解主要阶段——生产、发现、临床前测试、临床测试和市场批准——还想通过实例提供幕后视角。我们还将深入介绍各种良好规范 (GxP) 指南——即良好生产规范(GMP)、良好实验室规范(GLP)和良好临床规范(GCP)。
| 阶段 | 关键方面 | 平均时长/数据 | 关键监管指南 | 成本和投入 |
|---|---|---|---|---|
| 生产 | GMP 合规、质量保证、记录保存 | 不适用 | GMP(良好生产规范) | 研发预算的 15%;单次投入数百万至数千万美元 |
| 发现 | 化合物筛选、体外测试、计算机模拟测试 | 数年 | 生物安全标准 | 三分之一的总支出用于失败的候选药物 |
| 临床前研究 | 药代动力学、毒理学、药效学、疗效 | 平均约 31 个月 | GLP(良好实验室规范) | 单次 100 只小鼠研究约 7.5 万美元,具体费用因情况而异 |
| 临床开发 | I 至 IV 期试验、试验运营 | 5.9 至 13.1 年(因药物类型而异) | GCP(良好临床规范)、IND 申报 | 平均每项试验约 500-3000 万美元——差异很大 |
| 市场批准 | NDA/BLA 提交、FDA 审查 | 首次审查 6-10 个月,通常需要重新提交;每年约 400 份 IND 申请;每年 38 个新药获批 | NDA(新药申请)、BLA(生物制品许可申请) | 申报费约 200-300 万美元 |
| 上市后监测 | 上市后监测报告、疗效研究 | 最初每 6 个月提交报告,后延长至 3 年以上 | 上市后监测报告 | 不适用 |
生产
生产被 ICH 定义为”包括[药品]的接收原材料、生产、包装、重新包装、贴标签、重新贴标签、质量控制、放行、储存和分销以及相关控制的所有操作。”
概述药品应如何生产、确保质量”融入”生产过程每一步的全球标准——远不止于对最终产品的测试——称为 GMP。在美国,它被称为现行良好生产规范(cGMP),强调生产商需要使用最新的技术和方法来保持合规。
在实践中,这意味着生产的每个可想象的环节都有要求——请看这份 GMP 指南来感受一下——你会发现甚至人员卫生都有专门的几行规定。遵守这些要求流程涉及书面方案(如 SOP、主配方形式)、员工培训、内部审计、设备测试、使用优质材料(如确保生产中使用材料的可追溯性和质量)、质量保证、质量控制措施以及其他许多方面,全部记录在质量管理系统(QMS)中。GMP 强调彻底的记录保存,使得追踪生产批次中的任何活动成为可能。(关于质量保证的更多细节,这篇论文提供了易读的概述——它专注于细胞治疗,但原则是相同的。)
GMP 在实践中是什么样的?
- **流程被定义且执行受检。**药品生产和检测的每一步——包括实际活性成分(药物物质)和所有其他佐剂、粘合剂、包衣等——都必须由配方/程序定义,执行情况必须记录并检查。
这份配方将非常详细:例如,可能有三个不同的步骤。
使用特定仪器和型号量取 1 ml 试剂 A。
-
将其与试剂 B 混合到特定大小和型号的容器中。
-
使用标准操作程序中定义的技术记录所得混合物的体积。
-
人员 A 按程序执行操作。
-
每完成一小步后,完成该步骤的人员 A 必须在纸质记录(或电子等效物)上相应步骤旁签名,确认他们执行了所述操作。如果有结果需要记录(如步骤 iii),他们需要写下该结果。
-
人员 B 观察人员 A 执行步骤,人员 B 也在步骤旁签名确认人员 A 正确执行了操作。如果人员 A 记录了结果,人员 B 确认其记录正确。
-
人员 A 必须经过培训才能执行该程序,并证明已接受培训。人员 B(检查者)同样如此。
-
所有这些都针对每个”质量关键”步骤进行。
-
**中间产品需要检测和质量验证。**在整个生产过程中对中间产品进行检测,确保其在预定规格范围内,例如没有发生污染。通常需要开发新的检测方法来测试你按照规格创建的中间体和最终药物物质是否合格。仅依赖在流程末端测试药物是不够的。
-
**记录由专门的质量部门审核并获得批准。**在患者使用药物之前,记录生产过程每一步的所有文件都必须由专门负责质量保证的部门人员进行审核。
当所有生产完成后,你将拥有一套由人员 A 和 B 签名的文件,每份文件代表整个生产过程的一部分。
-
这些记录总称为批次记录。(它们记录了该批次药物的生产过程。)
-
生产设施的质量部门(质量保证部)必须审核批次记录。
GMP 要求质量部门在运营上独立于直接从事生产的团队,以避免利益冲突。质量部门通常直接向 CEO 汇报。
-
在一些国家,如欧盟,这种”批次放行”只能由”合格人员”(QP)——具有药品生产特定专业知识的认证人员——来完成。
-
如果申办方(本质上是拥有该药物的公司——在此处了解更多)外包生产,这一步骤将由申办方和直接进行生产的承包商共同完成。
-
审核将包括,例如,检查产品是否符合预定规格以及程序是否得到正确遵循。
-
**文件保留以备审计。**由此过程产生的文件,以及记录审核过程的文件,将被安全存储并进行版本控制,供监管机构在审计期间查阅。
药品生产伴随着大量的额外开销。用于非常早期实验的少量药物原型可能由申办方在内部合成,但由于上述所有流程,通常需要与 CDMO 合作——而他们通常有 6-12 个月的等待时间。有趣的是,只有约 15% 的总研发预算被分配给生产,大部分用于质量保证和测试。成本因治疗领域而异,但一次 GMP 生产运行通常需要数百万到数千万美元的投入,而非 GMP 批次的成本通常远低于百万美元。
药物发现
到达假设候选药物有多种方法,其中一些涉及对数千种化合物进行计算机模拟疗效筛选(取决于治疗方法),例如高通量筛选(HTS),另一些则是简单的体外试管或细胞培养实验。在筛选过程中,化合物的数量大幅减少——请看以下图表(来源),展示了药物发现和开发每个步骤的失败率。
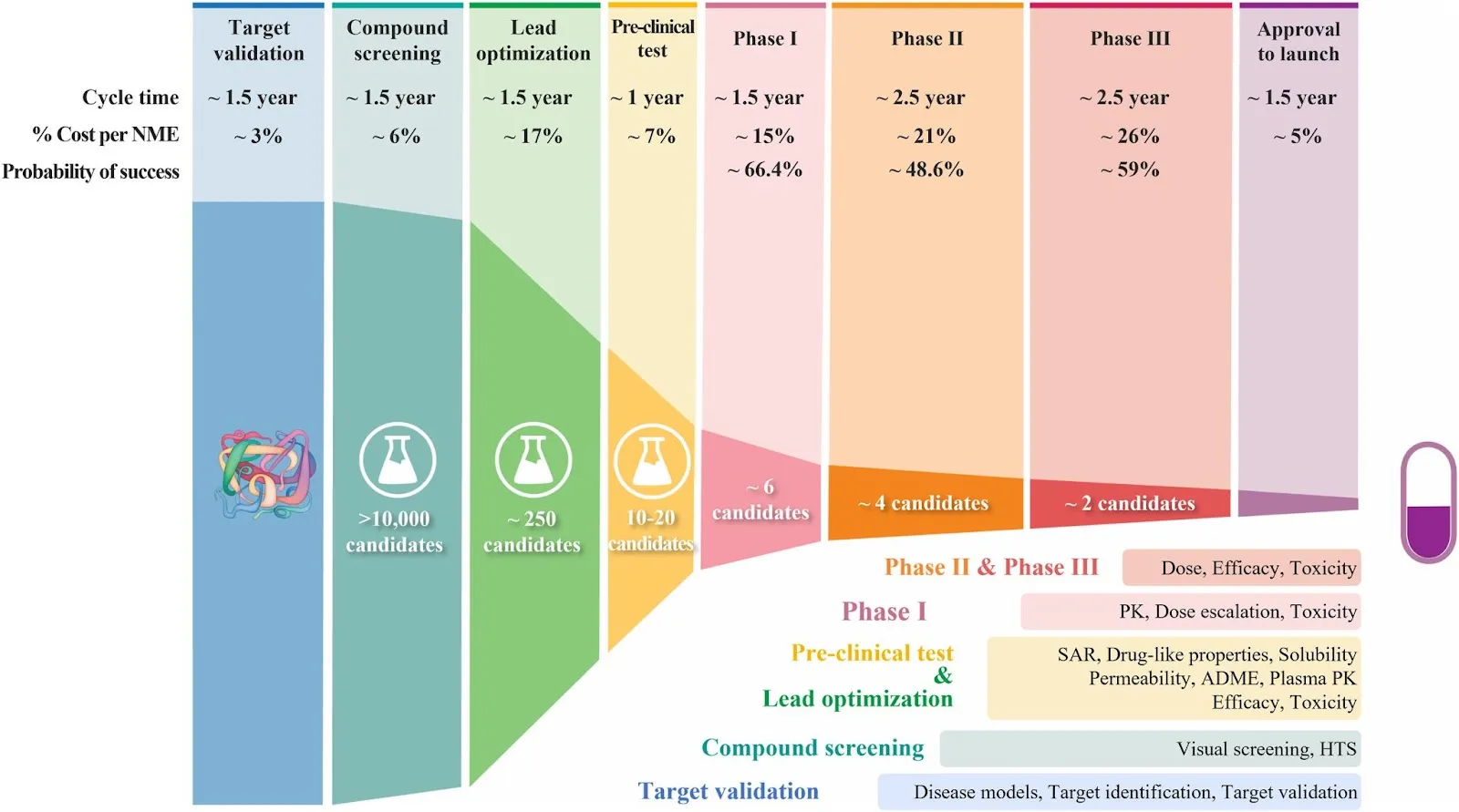
虽然不存在”良好发现规范”且不需要正式的监管批准,但实验室中的科学家始终受到各机构管辖的生物安全标准约束——低级别实验室(BSL-2 及以下)由州级机构监管,美国的高级别实验室(BSL-3 和 BSL-4)由 CDC 监管。在特殊情况下可能适用额外法规,例如涉及特定关注病原体的情况(联邦特选病原体项目)或因国际合作而产生的要求。
失败的候选药物消耗了药物开发项目总支出的约三分之一,即数亿美元,通常跨越数年。科学家成功识别出靶向关键生物学机制的化合物的”顿悟时刻”比人们期望的要少得多。
临床前研究
一旦确定了候选药物,它将进入临床前研究阶段。这一阶段过去需要进行动物实验,但 FDA 在 2022 年宣布他们现在也接受非动物类器官模型。
临床前动物研究中会研究不同的参数。虽然如何在动物中进行药物安全性和有效性测试的细节在 GLP 中有所描述,具体测试内容的额外细节则在不同的监管文件中提供,如生物技术衍生药物的临床前安全性评估或 WHO 非临床疫苗评估指南。总体而言,以下组成部分是相关的:
-
**药代动力学:**该领域研究药物的吸收、分布、代谢和排泄,以了解其在生物系统中的行为。
-
**毒理学:**定义药物对不同器官系统和生物体发育阶段的剂量相关效应。它们有助于确定人体试验中的安全起始剂量,其中动物的无可观察不良效应水平(NOAEL)剂量会乘以安全系数。(关于从动物到人体剂量外推的详细阐述可在此处找到。)
-
**药效学:**确定药物对身体的效应,包括作用机制以及药物浓度与效应之间的关系。
-
**疗效研究:**确定药物执行其预期治疗功能的效果。包括对剂量-反应关系的研究,以了解实现所需治疗效果而不产生有害副作用所需的最佳剂量。这有助于定义药物的治疗窗口,这是进一步临床开发中的关键方面。
其中一些测试可以合并;另一些则需要额外的研究。例如,单次毒性研究通常测试来自至少两个物种的约 100 只动物,也可用于捕获药物的其他药理学方面。当需要在不同模式生物中进行额外测试时,动物的总数量和类型可能远超于此。这取决于药物的化学成分、治疗领域、剂量水平和测试效应等因素。
监管机构对于使用哪种特定动物模型很少有硬性要求,但指南中可能有期望,值得与该领域有经验的人交流(例如,虽然指南中未明确提及,叙利亚仓鼠已成为新冠疫苗研究的标准模型,绵羊是吸入研究的常用生物体,非人灵长类动物在几乎所有类型的研究中需求越来越大,尽管经常被监管机构积极劝阻使用)。
值得注意的是,临床前研究的成本驱动因素不是动物数量,而是药物本身、研究提供商的人工成本(给药次数、采血等)以及分析/病理成本。根据美国行业近期报价,约 100 只小鼠在 35 天内进行多次注射和采血的研究,每只动物的成本约为 750 美元,总计 7.5 万美元。生产必要的非 GMP 药物的成本很容易使这一数字翻倍,分析成本约为研究成本的 0.5 至 1.5 倍。这些数字显然会因具体的动物研究计划而有很大差异,通常在研究提供商了解所有相关变量后提供。临床前测试大约需要 31 个月,约占药物开发项目总研发支出的 43%。
临床开发
一旦潜在药物通过了临床前研究,它将进入人体临床试验。临床开发分为 I、II、III 和 IV 期试验,每个阶段都有不同的目标和逐步扩大的运营规模。一个药物的获批通常涉及多个跨不同阶段的试验,在不同的患者亚群、剂量水平或终点上进行测试。在欧盟,每年约有 3700 项临床试验获得授权,占近 8000 份申请的 46%。
-
**I 期:**纳入最多 100 名健康受试者;每个药物开发项目约 2 项研究
-
**II 期:**涉及约 100-500 名患者,旨在建立疗效概念验证;每个药物开发项目约 2 项研究
-
**III 期:**在约 500-5000+ 名患者中测试,以生成足够的安全性和疗效数据来说服监管机构批准该药物;每个药物开发项目约 3 项研究
-
**IV 期:**约 100-1500+ 名患者,取决于试验和所研究的药物;每个药物开发项目约 3 项研究
一个临床开发项目的受试者总数可以从数百人到超过 30,000 人不等,直到药物完全获批。请注意,对于某些适应症,尤其是罕见疾病,每个阶段的患者数量可能远少于上述数字。该图表(来源)显示了相关的试验平均成本(注意存在费用高得多的极端情况)
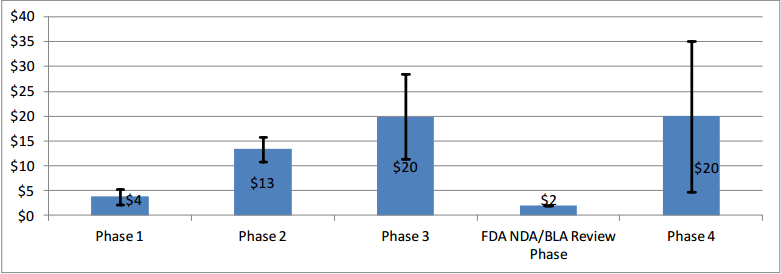
临床测试大约需要发现和临床前阶段合计时间的两倍。非肿瘤药物的临床试验中位持续时间约为 5.9 至 7.2 年。对于肿瘤药物,这一时间框架延长到平均 13.1 年。按临床开发阶段细分,预计分别在 I、II 和 III 期花费约 1.6、2.9 和 3.8 年。
新冠疫苗开发的史无前例的速度让许多人燃起了对未来更短时间线的希望。人们通常会有一种印象,认为这是由于制药公司行动缓慢和监管障碍所致。申办方确实会犯错,如研究设计不佳、试验中心选择不当、招募不力、患者负担/安全问题和试验执行不善,这些会导致延误甚至失败。然而,重要的是要注意,有些因素确实很难加速。获取某些类型的受试者(如罕见疾病)可能非常困难。虽然获得替代性血液标志物很容易,但我们最关心的终点——死亡率和发病率——需要更长的观察期。例如,我们可以问,“在一年、三年或长达五年的时间里,是否有更少的人死于心血管获益?“——这本质上是不可能加速的。
GCP 是进行临床试验最重要的单一指南。它涵盖伦理考量、知情同意、角色与职责、质量保证和数据管理方案等。对 GCP 的遵守和培训在临床试验中心是强制性的,主要研究者可能因不合规而承担个人责任。必须向监管机构(在美国也称为研究性新药(IND)申报)和当地 IRB 提交一份清晰全面的说明,描述如何满足所有这些要求。三个最相关的文件是:
-
研究方案包括所有主要/次要/探索性终点、统计分析计划以及其他适用描述,如随机化策略。临床试验必须按方案执行。偏离方案的情况必须记录,如处理不当可能威胁试验的有效性。许多研究方案已经发布,可以通过 Clinicaltrials.gov 或相应试验发表文章的补充材料获取。
-
研究者手册(IB)旨在教育医生如何实施临床试验,并使他们自己、工作人员和患者能够了解所研究的产品。这包括药物的成分和生产信息、非临床研究结果(通常来自体外和体内测试),这些结果证明了药物的安全性并支持人体试验。GCP 指南在最后一章概述了 IB 应包含的章节。虽然不太常见公开提供,但一个好的例子是辉瑞 mRNA 新冠疫苗研究者手册。
-
患者知情同意书 IRB 评估人类受试者的权利和福祉是否得到保障,研究的潜在收益是否超过其可能的危害,以及调查是否以合乎伦理的方式并按照公认的法规进行。IRB 通常提供他们期望的信息和格式的检查清单或模板。CRO 通常了解 IRB 的特殊偏好,可以据此提供建议。
监管部门和 IRB 在收到文件包后会对其进行评估,以评估拟议试验是否可以安全进行。不同管辖区域/IRB 的时间线可能差异很大,专业的监管咨询有时可以节省数月时间。例如,在澳大利亚批准 I 期试验可以在数周内完成,而在美国或欧盟则轻易需要 6 个月。
与 GMP 部分类似,以下提供了申办方需要跟踪的临床试验所有活动的具体示例:
- 试验运营
CRO 和中心选择(与利益相关方协商——临床、监管)
-
编制和提交 CTA 文件
-
编制和提交伦理文件
-
研究结束工作
-
试验项目管理计划,包括试验时间线管理
-
临床试验的高层项目管理
-
管理与其他 SME 无关的供应商
-
试验保险
-
与试验和试验供应商相关的法律协议
-
风险日志
-
行动日志
-
识别并持续与临床试验中心和 CRO 合作
-
与 Alvea 相关 SME 协调中心访问
-
试验供应链
将研究药物送到研究中心
-
采购安慰剂/对照品
-
试验前/中/后的仓库管理和监督
-
确保充足采购非 IMP 供应品,直接采购或与相关 SME 合作
-
数据管理/处理/分析
对医学监查员的监督
-
IRT 监督和管理
-
EDC 设置、监控、管理和监督
-
数据清洗
-
统计分析
-
医学写作
开发、修订和维护
方案
-
IB
-
ICF 和其他面向患者的材料
-
实验室手册和药房手册
-
试验申请和执行所需的相关额外材料
-
必要时对材料进行翻译
-
研究结果发表
-
受试者福祉/药物警戒
对试验中可能出现的受试者安全问题进行红队审查
-
开发、修订和维护 SMP/MMP
-
建立和监测安全数据库
-
安全报告撰写
-
DSMB/IMM 管理
-
审查和持续监测临床试验中的各种不良事件
-
试验检测
识别能够运行我们试验所需检测的合格供应商。
-
定义所需的测试,包括体格检查、免疫原性/安全性实验室检测、基因检测等。
-
定义适当检测所需的材料/程序(如试管、拭子、测量设备等)。
-
验证检测供应商提供的数据的有效性
-
跨部门接口
与公司其他部门密切合作(如生产、临床前科学、运营等)
- 试验质量保证与监测
与 QA 团队合作,监督相关 SOP 和 WI 的开发
-
验证团队持续使用 SOP/WI
-
监管合规
持续向监管团队和高层领导更新信息
-
与监管团队和高层领导合作制定试验团队发展路线图
-
向团队其他成员通报各方之间取得的进展
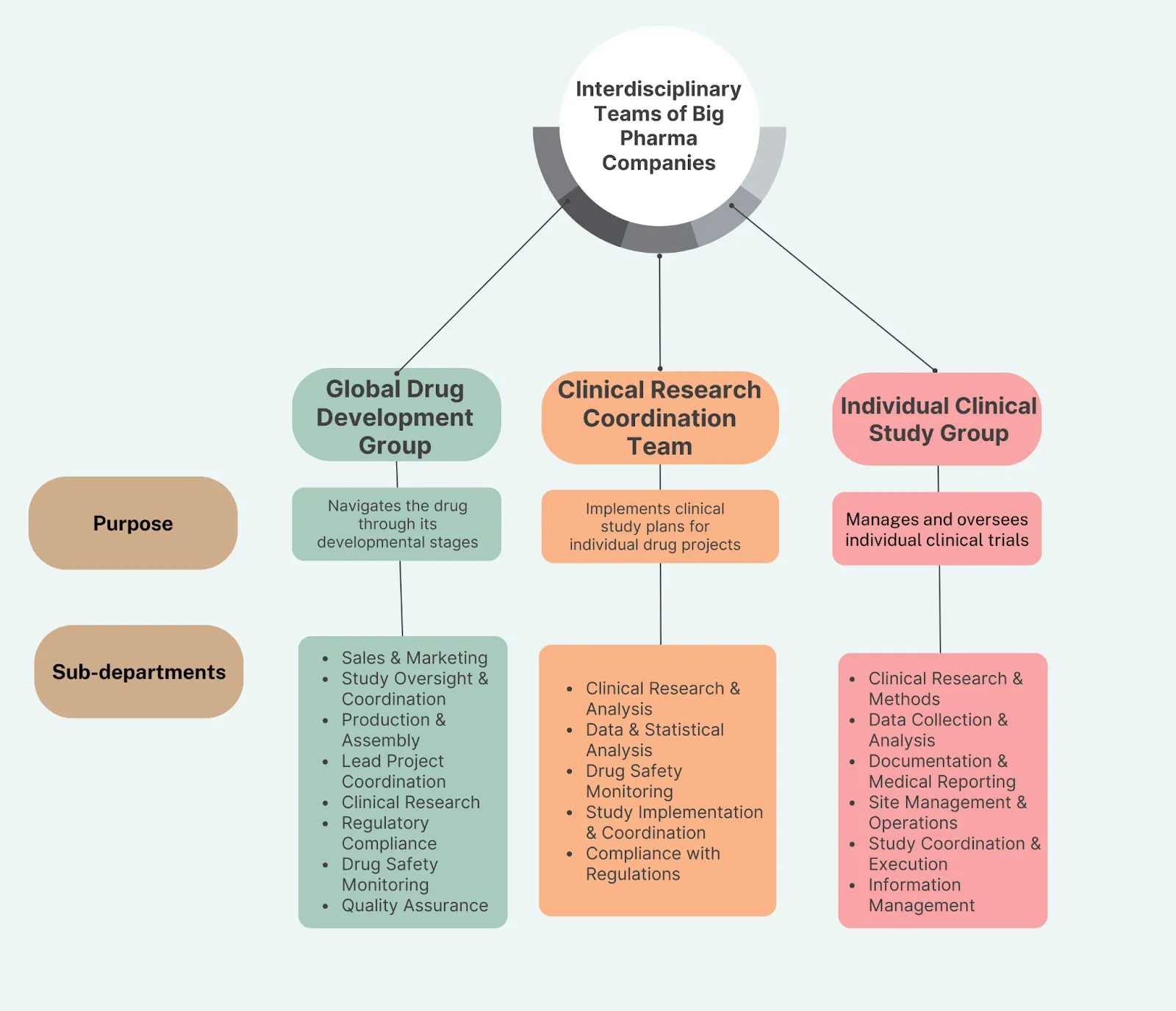
以上列表说明你需要一个跨学科团队。对于许多公司来说,多个这样的跨学科团队层层叠加:
-
全球开发团队在治疗领域层面思考(如*“我们应该推进哪种疫苗类型或降血压药物?”*)
-
临床项目团队专注于药物候选物的评估(“我们如何收集所有必要的数据以使该候选药物获批?”)
-
临床研究团队执行单个临床试验(“我们如何高效完成研究并获得最有价值的数据?”)
市场批准
当一种药物在所有这些阶段取得良好结果后,将提交市场批准申请。在美国,这意味着提交新药申请(NDA)或生物制品许可申请(BLA)。其他地区的类似审批申请通常分为三个主要部分:临床前数据、确保可重复性的详细生产方法和临床试验信息。每个部分的篇幅大致相同,共同构成一份跨越数千页的”档案”。FDA 会彻底审查所有数据并决定是否批准该药物。NDA 中这份长达十页的目录体现了其全面性。
每年,FDA 处理约 400 份原始研究性新药申请,从 2010 年到 2019 年平均每年有 38 种新药获得批准。其中 3-4% 后来被撤回。在全球范围内,批准后的撤回率约为 10%。对生产工艺、适应症或给药方案的任何更改都需要额外的审查和重新批准。药物开发项目获得批准的概率是七分之一,比率从肿瘤学的 3.4% 到疫苗的最高 33.4% 不等。
上市后监测
药物开发者被监管机构期望在药物进入公众使用后继续监测药物安全性。这包括审查问题报告、规范处方药广告、进行例行检查等。所有数据汇总在由申办方提交的上市后监测报告中,最初每六个月提交一次,随时间推移延长到三年或更长。FDA 还可以要求进一步的疗效研究,同时自己进行审计以确保持续合规和药物安全。鼓励医生和患者向监管机构报告他们注意到的药物副作用——请参见 FDA 的和 EMA 的联系信息。
在下一篇文章中,我们将探讨药物监管的起源,审视历史事件和关键监管里程碑如何塑造了当前药物开发中的严格实践。了解药物监管的演变将为现有的严格流程以及它们如何持续塑造制药格局提供背景。
